 サギョウ先生
サギョウ先生これまで頂いた質問への回答の一部を載せています!
 リガク先生
リガク先生似た質問がない場合には、フォームに送ってサギョウ先生に聞いてみよう!
↓類似の質問が見つからない時はこちら↓
Q&Aへの回答
運動野に関するご質問
上田式片麻痺機能テストはどうですか?スクリーングとしては良くセラピスト間では共有しやすいですが、論文や学会では用いられにくい印象です。
上田式ですね!正直学校では習いましたが臨床で使ったことがありません、、、
おっしゃる通り、BRSと比較した際の上田式のメリットとしては動作を細分化してあるのでどこが問題点なのかがセラピスト間で共有しやすいところが挙げられますと思います。
ただ、BRSを細分化し、信頼性・妥当性が検証されていて、国内・国際ガイドラインでも推奨されて、ゴールドスタンダートとされているFMAがあるので上田式を選択することは少ない気がするというのが僕の感想です!
もちろん使ってはいけないということはありませんし、僕も使ったことがないので否定する気もありませんが、せめてガイドライン等で推奨されていれば使う可能性があるかもな〜といった印象です!
予後予測を立てるのが難しく感じています。発症72時間以内に肩の外転、手指の伸展が出現すれば予後がいいと言われていますので判断しています。また、海外論文のFMAの予測式を利用しているのですがこのような形でも予後予測を行っていてもいいんでしょうか?
臨床のご質問ありがとうございます!
予後予測って難しいですよね、、、
予後予測については「確実に当たる指標」というものはなく、複数の所見を組み合わせて考えることが大切です。
例えばご指摘のように、発症72時間以内に肩の外転や手指の伸展が出現すれば予後が良いというのは「SAFE score」にも関連する有名な知見で、FMA–UEやmRSとの関係も示されています。実際にStinearらの研究でも、早期の随意運動の有無が3ヶ月後の上肢機能をよく予測すると報告されています。
また、海外論文で報告されているFMAを用いた予測式を使うことも、科学的に裏づけのある方法のひとつです。数値化された予測式はセラピストの主観に偏らない判断材料になるので、臨床での予後予測に取り入れることは十分に意義があります。(当てはまらない方が3割近くいることも考慮しておきましょう)
ただし大切なのは、「一つの指標で断定しない」ことです。脳画像所見や病巣の部位・大きさ、急性期からのリハビリの反応性、課題指向型アプローチや電気刺激療法などの実際の介入による変化も加味して、総合的に判断していく必要があります。
ですので、
- 早期の随意運動(SAFE score)
- FMAなどの予測式
- 画像所見(CSTや内包の損傷の有無など)
- 臨床経過と介入に対する反応
これらを組み合わせることで、より現実的で信頼性の高い予後予測につながると思います。
まとめると、「72時間以内の随意運動」や「FMAの予測式」を使った判断はエビデンスに基づく妥当な方法ですが、それを絶対視せず、画像や臨床経過と合わせて“多角的に”予測することがポイントです。
被殻に関するご質問
運動ループのところはすごく理解するのに時間がかかるはずなのに、こんなに簡単にまとめてあるのですごく分かりやすかった。また、報酬系でも褒めることが大事であるってのと、段階的に難易度を上げていく必要がある事も理解する事ができた。教材とかで褒めるのにも成功できた過程を褒めてあげる事や、褒めすぎも良くないってのも学習した事あるがあっていますか?
運動学習的にいうと「結果の知識(KR)」と「パフォーマンスの知識(KP)」のことですね!
KRに関しては内発的動機づけと自己効力感が高まると報告されているので、獲得したい運動や活動が明確な時にはKRを提供するのが望ましいかもしれません。
一方でKPはパフォーマンスに関するフィードバックですので、運動イメージなどの運動の精度を高めていきたい際にはKPを提供するのが良いかもしれません(KPに関する文献をもっていませんので、僕個人の意見です。今後論文等を見つけたら修正するかもしれません)。
もちろん両方同時に与えてはいけないという訳ではありませんので、本人の反応を見ながら割合を調整するのがベストかと思います。
褒めすぎも良くないということに関しては、おっしゃる通り、学習が進むにつれて過度な褒め(フィードバック)は学習効果を阻害しうると報告されています。
これは心理学的にはアンダーマイニング効果と言われていまして、学習が進むにつれて内在的フィードバック(感覚情報など)を増やしていきたいところですが、その際に外在的フィードバック(セラピストからの声掛けなど)が多すぎてしまうと、分かりやすい外在的フィードバックにばかり依存してしまい内在的フィードバックでの学習をしなくなってしまうので、結果的に学習が進まなくなってしまいます。
これを避けるためには、ほどよい褒めが推奨されています!
左被殻出血への予後予測の立て方が難しいです。50代男性、発症から3ヶ月たち、車椅子駆動近接監視レベル、BRSオールⅡ、高次脳機能障害(注意、遂行↓ 運動性失語)、自宅復帰希望です。担当PTに歩行の予後予測尋ねると自宅内杖歩行自立、屋外見守りとのことなんですが、正直予後予測に不安です。
臨床のご質問ありがとうございます!
予後予測に関しては非常に難しいですよね。。。
被殻出血ということに関してであれば、被殻出血のCT分類があると思いますのでまずはそちらを参考にしていただくのが良いかと思います。また、血腫量なども重要でして、被殻の場合「被殻/外包」では32.5ml、「淡蒼球/内包」では5.5mlが予後良好(mRS:0〜2)のカットオフ値とされています。
運動麻痺(上肢にはなりますが)に関しては、発症3日以内のSAFE scoreやFMA–UE、発症1ヶ月時点での肩関節(約60°屈曲)と中指(約30°屈曲)の運動レベルが重要とされています。その他、全身状態としては発症数日以内のNIHSS(前方循環8点、後方循環5点以下で3ヶ月後の予後良好)も参考になるかと思います!
移動面の予後予測の参考としましては、FMA–LEやFBS(1ヶ月時点で45〜50点で歩行自立の目安、トイレ自立は40〜42点が目安とされる)やTUG(20秒以内が屋外外出可能の目安、30秒以上でADLなどに介助の可能性)、10m最大歩行速度(室内歩行自立の目安が30m /分以上)、DGI(平地歩行自立は17点以上が目安)、その他6分間歩行テストやmini-BESTest、TCT(発症7日以内に40点以上で6週間以内に歩行自立の目安。発症3日以内にTCTの座位30秒保持可能かつ下肢MI25点以上で6ヶ月後の歩行が自立になる可能性。発症から6週間で50点以上の場合、18週後に10m歩行が自立する可能性)など、多角的に評価していく必要があります。
さらに高次脳機能障害もあるとのことでしたので、身体機能の予後予測に加味していく必要があります。(高次脳機能障害の評価に関しては今だに検討の余地があるものが多く、これといったカットオフ値はあえて控えさせていただきます)
これらのことから、移動面の不安がある場合には、担当PTに上記評価などを確認していただき、OT・PT・STで協議していく必要があるかと思います!
参考になれば幸いです!
視床に関するご質問
意識障害(JCSⅠ桁)、注意障害、感覚障害(表在深部共に)、筋緊張の亢進、運動麻痺と様々な症状を呈した方に対してどの症状からアプローチしていくのが望ましいのでしょうか?
まずは意識レベルに対する介入かと思います。ただ、今回のご質問ではJCSⅠ桁とのことですので、重点的という訳ではありませんが、抗重力活動や有酸素運動など上行性覚醒系を賦活できるような内容は多く入れていくかと思います。
その後は、特に問題点となっているところから介入していきます。例えば、「USNがある」「注意散漫で集中できない」などの身体機能練習に支障が出るような注意障害がある場合には注意機能を意識した介入から行なっていきます。身体機能に関する介入としては、どの症状が最も運動障害の要因として大きいのかを精査し、最も影響が大きいものを中心とした介入をしていきます。例えば、感覚障害による影響が大きい場合には、物療などでの感覚入力をメインとしながら運動療法を行なったり、運動麻痺による影響が大きい場合にはレベルに合わせて電気刺激療法や課題指向型練習を実施していきます。
筋緊張に関しても同様に「なぜ亢進しているのか?」を考え、影響が大きいものから介入していきます。例えば、感覚障害や過度な脊髄興奮性、運動イメージのズレ、高い難易度などが考えられるので、評価しながら調整していきます。もちろん、最も影響が大きいものへの介入では効果が得られにくい場合もありますので、そのような場合には改善しやすい(即時効果がある)ものから介入することもあります。
このあたりは、対象者の状況やキャラクター、セラピストのキャラクター、2人の関係性などで大きく変わりますので正解はありませんが、どれがいいのかを考えながら変更していく必要があります。まさに臨床推論の真骨頂です!
素敵な質問ありがとうございました!
視床出血の症例を担当する機会が増えてきたのですが、脳画像で『内側に向かって出血しているのか、外側に向かって出血しているのか』という判断がまだ難しく感じています。脳室穿破がある場合は内側に進展していると考えて良いのかと思いましたが、必ずしもそうではないと聞きました。このような場合、どのような所見やポイントを押さえて内側型・外側型を区別していけばよいのでしょうか?
ご質問ありがとうございます!
まず、出血の方向についてですが、視床出血の場合は脳質側へ向かって血腫が進展している場合は内側、内包や被殻方向へ血腫が進展している場合は外側と覚えるのが分かりやすいかと思います。また、大切なのは血腫がその方向に進展したことで、どのような神経線維が損傷される可能性があるのか?を考え、症状を予測し、評価していくことかと思います!
続いて、脳室穿破についてです。
まず「脳室穿破」という言葉の定義から整理しておきましょう。
脳室穿破とは、血腫が脳室壁を破って脳室内に流入する現象を指します。CT画像では、血腫と脳室内血腫が連続して描出されることで確認されます。
一般的には、被殻や視床など脳室に近い部位での出血で生じやすく、特に内側方向へ広がった血腫では早期に脳室穿破が起こることが多いとされています。
ただし、「脳室穿破=必ず内側型」というわけではありません。外側への進展であっても血腫が大きくなれば、側脳室の下角や第3脳質、第4脳質などから脳室へ破綻することがあります。
つまり、視床出血の場合、被殻方向へ血腫が進展していたとしても血腫量がかなり多い場合には、脳室内に血腫が及ぶこともあるということです!
橋に関するご質問
橋で出現する運動失調は同側の上下肢でしょうか?
ご質問ありがとうございます!結論から言いますと「対側の上下肢の運動失調(運動麻痺と同側)」が出現します!
これは大脳小脳ネットワークから考えると良いかと思います↓
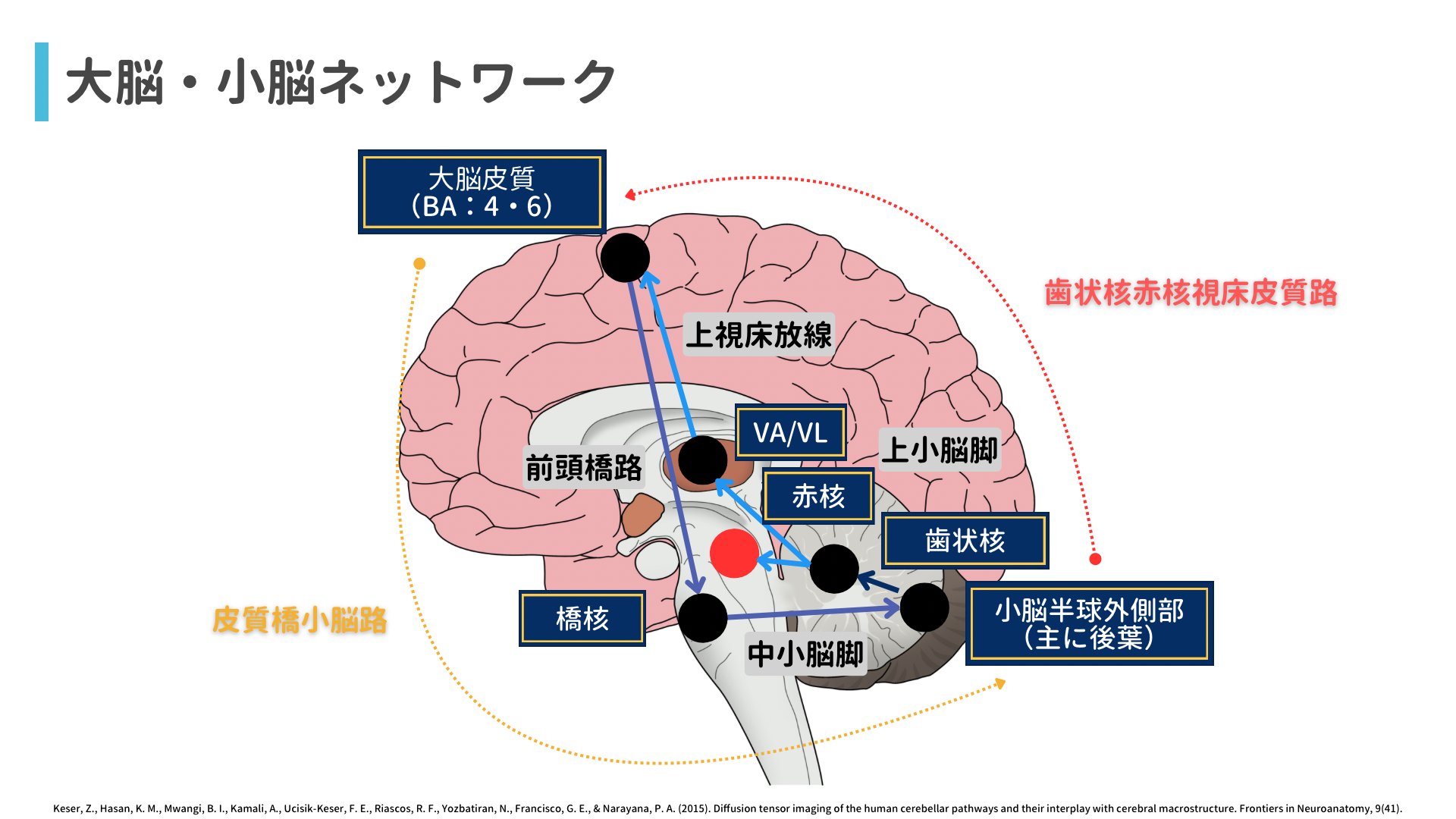
左大脳皮質からの指令で動く右上下肢を例に解説しますね!
左大脳皮質→左橋核→交叉して右側へ(横橋線維)→右中小脳脚→右小脳皮質→右歯状核→右上小脳脚→交叉して左側へ(中脳で)→左視床VL核→左大脳皮質というループになります!
つまり!!!
左橋は左大脳皮質と連絡をとっており、左大脳皮質が制御する上下肢は「右」側になりますので、左橋の症状(運動失調や運動麻痺)は右側に出現するといことになります!
先日は橋の無料セミナーありがとうございました!機能だけでなく解剖も細かく説明を聞けてとても勉強になりました。 遠心性コピーの所で、自己主体感というのは具体的にどの様な事を指しているのか教えて頂きたいです。
無料セミナーもnoteも見て頂きありがとうございます!
この内容はラジオでも解説しているのでぜひご視聴ください!
こちらの画像ですね↓
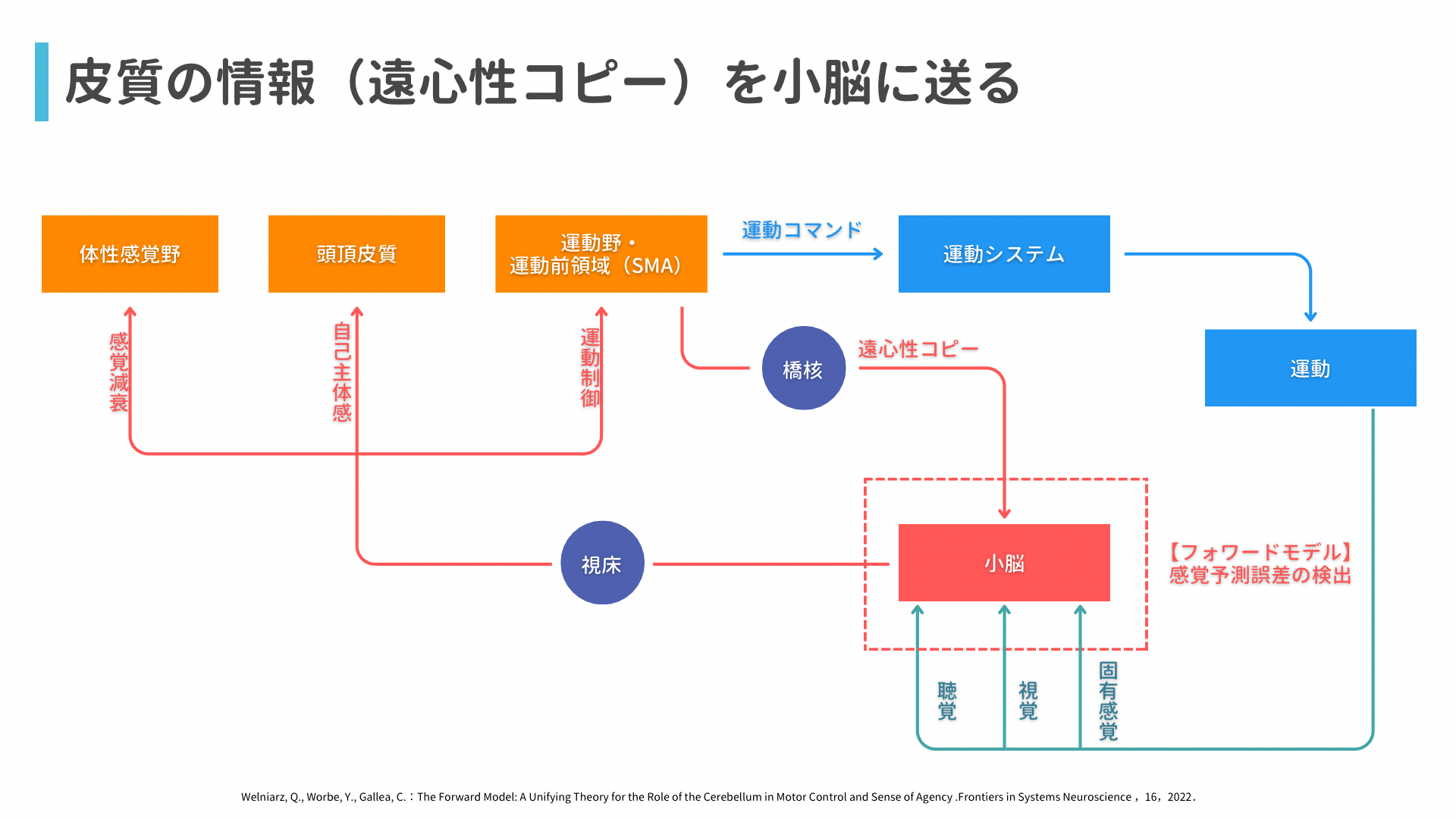
まず、自己主体感とは「自分の行為や運動が自分自身によって引き起こされていると認識する感覚」でして、別に「行為主体感」や「運動主体感」とも表現されます。
この自己主体感を得るためには、自分で行おうとする運動予測(フィードフォワード)と実際の運動の感覚情報(フィードバック)との一致が重要とされています。
余談ですが、随意運動にはこの「自己主体感」が伴う必要があるとされていまして、この自己主体感が高い人ほど運動学習に優れていると言われています。
さて、ご質問の本題に移りますが
上図では、小脳で運動を予測する(順モデル)ために必要(運動を予測するためには事前の運動プログラムと現在の自分の状態(ボディースキーマ)がわかる必要があり、小脳で照合される)な、事前の運動プログラム情報(フィードフォワード)を大脳皮質から橋を介して遠心性コピーとして連絡していることがわかります!
つまり、小脳での運動制御に必要な情報提供として遠心性コピーが必要ということです!
フィードフォワードやフィードバック、内部モデル(順モデル・逆モデル)について詳しく知りたい場合には、こちらの記事をご参考ください↓

放線冠に関するご質問
ご質問お待ちしております!!!
小脳に関するご質問
無意識下の感覚について、まだ自分の中で十分にイメージができておらず、そのために障害の有無を判断することが難しいと感じています。こういった感覚をどのように評価すればよいのでしょうか?
意識に上らないということは認知できない感覚ですので、一般的な表在感覚検査や深部感覚検査のような定量的評価は難しいかと思います(母指探し検査や位置一致テストなどで要素の一部として評価することもできますが、正確なものではありません)。
こういった場合に、動作の中から評価をしていくことになりますが、こちらも意識できない固有感覚の他にもさまざまな要因が絡んでいるため、参考程度に留めるのがオススメです。
例としては、階段昇降や閉眼での運動などで支持脚(意識に上らない固有感覚低下が疑われる側)が安定しないなどの様子が見られることがあります(症状の一例をあげるとLateropulsionなどが脊髄小脳路損傷の代表例となります)。
ゆっくりとした動作では他の感覚での代行の可能性もあるため、やや早い運動時の観察も必要かと思います!
また、電気刺激やライトタッチなどで感覚を増やした時と感覚入力を行わなかった時との差を比較したりするのも良いかと思います!
状断からみた小脳を開くってところがイメージしにくくて、縦に伸ばしたのが良くあるスライドでの説明で合ってますか?
これややこしやーなんですよね!!!
でもラジオではなしていてまとまったので共有します!
①右手で「逆C」を作ります(これが矢状面から見た小脳です)
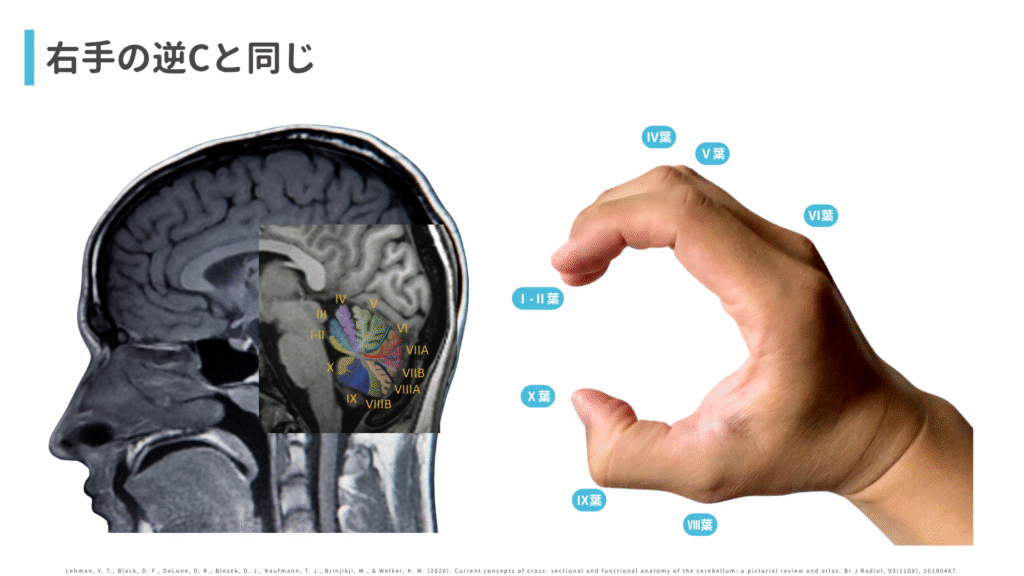
②手指・母指を伸展します(これが小脳を開いた状態です)
③それを手背(手の甲)側からみます(これが教科書でよくみる開いてあるやつです)

補足!
「逆C」の手指の指先が「Ⅰ-Ⅱ葉」、母指の指先が「Ⅹ葉」あたりでして、手指のPIP関節あたりが「Ⅳ〜Ⅴ葉」、母指のMP関節が「Ⅷ葉」あたりに該当します。

